A menudo, los niños con PCI requieren intervenciones nutricionales específicas.
Proporcionar una nutrición óptima a los niños con parálisis cerebral infantil (PCI) ayuda a mejorar su estado nutricional y su estado de salud general2.Los objetivos son:
- Favorecer el aumento de peso y el crecimiento lineal
- Mejorar la capacidad fisiológica y funcional
Los problemas nutricionales en este grupo de niños surgen de una gran variedad de causas que requieren de un enfoque multidisciplinar cuyas decisiones siempre deben tomarse de acuerdo con la familia y/o cuidadores
El primer paso para definir una estrategia nutricional es conocer el estado nutricional del niño. La evaluación del estado nutricional debe basarse en 5 puntos:
- Situación clínica
- Evaluación de la alimentación
- Exploración clínica
- Evaluación antropométrica
- Pruebas complementarias
Situación clínica
- Enfermedad actual: diagnóstico, tiempo de evolución, tratamiento e ingresos hospitalarios previos
- Enfermedades asociadas con su estado clínico (RGE, disfagia, estreñimiento, infecciones respiratorias recurrentes, convulsiones, intervenciones y fracturas óseas)
- Tratamiento farmacológico
- Otras afecciones médicas
- Grado de discapacidad intelectual
- Grado de discapacidad motora (link a Gross Motor)
Evaluación de la alimentación
Para evaluar como es la alimentación del niño con PCI es interesante conocer qué come y cómo come.
Realizar, por ejemplo, una encuesta dietética (recuerdo de 24 horas o de 3 días) permitirá conocer la distribución de nutrientes y estimar el volumen y el aporte calórico que recibe a diario.
Resulta interesante también conocer:
- La textura de los alimentos ingeridos (líquidos, triturados o sólidos) y si existe necesidad de utilización de espesantes
- La cantidad de líquidos ingeridos diarios (generalmente se tiende a infraestimarla)
- El modo de alimentación y tiempo dedicado a ésta así como realizar una valoración de la deglución por si el niño presentara disfagia
Si es posible, para ayudarle a identificar los problemas específicos de alimentación del paciente con PCI, puede llevar a cabo una observación de la ingesta en la consulta para observar mejor cómo come su paciente
Algunos signos que pueden levantar la sospecha de que hay un problema de ingesta en el niño son3:
- Actitud respecto a la comida (Estresante)
- Tiempo invertido en cada comida (>30min/comida o >3h/día)
- Signos y síntomas de disfagia y/o respiratorios (Atragantamiento, tos, enrojecimiento facial, apnea, llanto e irritabilidad)
- Necesidad de modificar la textura (Sí)
Exploración clínica
Al realizar la exploración clínica del niño con PCI puede ser de utilidad, para determinar su situación nutricional, hacer una valoración del estado general (coloración, hidratación,…), de la postura, del grado de desarrollo así como determinar la presencia de deformidades óseas y de otras alteraciones (alteraciones bucales, úlceras de decúbito, signos de afectación cardiopulmonar,…)
Evaluación antropométrica
Este es un elemento clave para la valoración inicial del estado nutricional del niño con PCI y para el seguimiento posterior. Sin embargo, en estos pacientes la obtención de datos antropométricos puede tener mayor complejidad.
Puede ser de interés realizar las determinaciones de
- Peso corporal
- Estatura/longitud
- Longitud de segmentos corporales
- Perímetros
- Pliegues cutáneos
Es necesario realizar un seguimiento mínimo prospectivo y personalizado cada 6 meses, aunque la frecuencia puede ser mayor en lactantes y en niños con deterioro progresivo
Hay indicadores específicos de crecimiento disponibles para niños con PCI, pero ESPGHAN no recomienda su uso para la detección de la desnutrición o del riesgo de desnutrición. En cualquier caso, conviene usar siempre los mismos patrones para evaluar la progresión.
Las medidas obtenidas deben compararse con los estándares de referencia bien por medio de percentiles o z score
Criterios de desnutrición de la OMS
Criterios de riesgo de desnutrición aguda
- Z-score de IMC > -2 y < -1,28 (percentil > p2 y < p10)
- Z-score de MUAC < -1,28 (percentil < p10)
- Z-score de pliegues cutáneos <-1,28 (percentil <p10)
Criterios de desnutrición aguda
- Z-score de IMC < -2 (percentil < p2)
- Z-score de MUAC < -2 (percentil < p2)
- Z-score de pliegues cutáneos <-2 (percentil <p2)
Pruebas complementarias
Se recomienda realizar análisis hematológicos y bioquímicos de forma anual.
Los análisis hematológicos y bioquímicos pueden incluir las siguientes determinaciones: hemograma, metabolismo de las proteínas (albúmina y prealbúmina), metabolismo del Fe, niveles de Zn y de Ca, P, Mg, fosfatasas alcalinas, hormonas paratiroideas, vitamina D y B12, ácido fólico, Na, K, urea, creatinina, glucemia y enzimas hepáticas.
Otras pruebas que pueden tener que realizarse son:
- Determinación de la densidad mineral ósea (dado que en estos niños existe riesgo de osteoporosis)
- Videofluoroscopia (para evaluar la presencia de disfagia)
- PH-metría de 24 horas y/o manometría (para evaluar la presencia de RGE)
- Endoscopia (para evaluar la presencia de esofagitis).

Una vez valorado el estado nutricional del niño y considerada la necesidad de llevar a cabo una intervención nutricional, tenga en cuenta que los familiares desempeñan un papel clave por cuanto las decisiones siempre deben tomarse de acuerdo con ellos.
Por ello es necesario informar/formar de manera adecuada a las familias.
Cuanto mejor sea la comunicación con éstas, mayor es la probabilidad de que la intervención nutricional sea exitosa.
La intervención nutricional en estos niños…
- Requiere un equipo multidisciplinar
- Debe ser individualizado implicando a la familia
- Debe empleando el método más fisiológico, seguro y mejor tolerado
- Asegurar ingesta de energía, proteínas y micronutrientes, adecuada textura y postura, utensilios adaptados
- Tratar los problemas digestivos añadidos (RGE o estreñimiento)
Los requerimientos nutricionales del niño con parálisis cerebral varían en función del grado de deterioro físico, la composición corporal, los niveles de actividad física y se ven afectados por la presencia de dificultades de la alimentación3.
Para calcular los requerimientos estimados de energía y nutrientes, se recomienda individualizar la energía basándose en el peso corporal ideal correspondiente a la edad cronológica (percentil 10-25) en el niño desnutrido, y en múltiplos (1,0-1,2) de la tasa metabólica en reposo en niños obesos.
La evaluación antropométrica es el primer paso necesario para calcular los requerimientos de energía.
Preferentemente, la medición del peso debe hacerse en una báscula digital; pero, si el niño no puede ponerse de pie, se recomienda utilizar una báscula para silla de ruedas4.
La altura de los niños menores de 2 años o de aquellos que no pueden permanecer de pie debe obtenerse a través de la medición de segmentos corporales4.
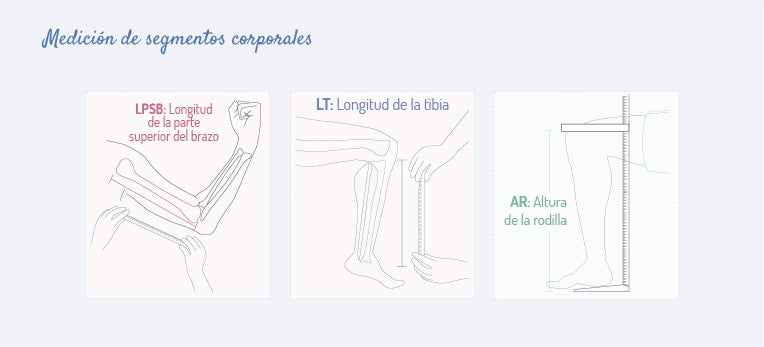
Para calcular la composición corporal utilizar el grosor de los pliegues cutáneos y la impedanciometría4.
Es aconsejable monitorizar el peso y la talla
Los cuidadores pueden tener preguntas o dudas sobre la nueva estrategia nutricional, y es importante que explique de forma completa los motivos por los que el niño necesita un soporte nutricional específico, cómo hacer que todo funcione y quién puede ayudar.
En función de si la nutrición del niño es adecuada o no y de si la deglución es o no segura se seguirá una u otra estrategia nutricional
Referencias bibliográficas:
- Marchand V. et al. Nutrition support for neurologically impaired children: a clinical report of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition. J Pediatr Gastroenterol Nutr. 2006;43(1):123-35.
- Verall TC et al. Children with Cerebral Palsy: Caregivers' Nutrition Knowledge, Attitudes and Beliefs. Can J Diet Pract Res. 2000;61(3):128-134. Benfer KA, Bell KL, Ware RS, Davies PSW, Boyd RN.
- Oropharyngeal dysphagia and gross motor skills in children with cerebral palsy. Pediatrics. 2013; 131: e1553-e1562.
- Scarpato E et al. Nutritional assessment and intervention in children with cerebral palsy: a practical approach. Int J Food Sci Nutr. 2017;68(6):763-770.